پانسمان زخم در منزل شرق تهران
پانسمان زخم در منزل شرق تهران؛پانسمان: مراقبت مناسب برای هر زخم
تعمیر پانسمان ها یک عمل فنی است که پرستار دارای گواهینامه دولتی باید بداند که چگونه به آن مسلط باشد. برای به دست آوردن بهبودی مطلوب، انتخاب پانسمان مناسب برای هر نوع زخم مهم است.
مهرآوران بیشتر در مورد آن به شما می گوید.
پایگاه بیماران خود را با مهرآوران گسترش دهید. درخواستهای مراقبت را مستقیماً از بیمارانی که در ناحیه نزدیک شما قرار دارند به تلفن خود دریافت کنید.
زخم چیست؟
اندام ضروری بدن ما، پوست از ما در برابر تهاجمات خارجی محافظت می کند. به محض ظاهر شدن ضایعه پوستی به آن زخم می گویند. بنابراین زخم یک شکستگی در پوست، کم و بیش عمیق، نتیجه یک حمله فیزیکی (جسم خارجی)، حمله حرارتی یا یک اختلال داخلی است.
زخم می تواند کم و بیش سطحی یا عمیق باشد و منجر به قرار گرفتن در معرض بافت هایی مانند ماهیچه ها، استخوان ها یا احشاء شود. علاوه بر این، بین زخم حاد (شروع ناگهانی آن به دنبال یک روند بهبود طبیعی) و زخم مزمن (زخمی که روند بهبودی آن طولانی شده است) تمایز قائل می شود.
روند بهبودی
نقش فرآیند بهبود بازسازی لایه های مختلف پوست (اپیدرم، درم و هیپودرم) است که پس از آسیب دیدگی، ما را آسیب پذیرتر می کند (عوامل عفونی، آلودگی، اشعه خورشید و غیره).
دو معیار زخم که باید قبل از درمان ارزیابی شوند، وضعیت زخم و مرحله اسکار هستند.
وضعیت زخم
علاوه بر ارزیابی مرحله اسکار زخم، نظارت دقیق بر وضعیت زخم ضروری است. در واقع، ارزیابی ظاهر قلب زخم که بستر زخم نامیده میشود (محل تلاقی محیطهای استریل و غیراستریل)، این امکان را فراهم میکند که تشخیص دهیم:
زخم خشک: اگر چنین باشد، نشان می دهد که زخم به اندازه کافی مرطوب نیست. با این حال، از آنجایی که سلول ها ۷۰٪ از آب تشکیل شده اند، رطوبت لازم است تا بهبود یابد. سپس لازم است یک پانسمان مناسب برای نگهداری زخم در محیط مرطوب انتخاب شود.
زخم در حال ترشح: ترشحات به بهبود کمک می کند زیرا حاوی مواد زیادی (آب، الکترولیت ها، مواد مغذی، واسطه های التهابی) است. با این حال، اگر بیش از حد مهم باشد، می تواند روند اسکار را تغییر دهد. بنابراین این نوع زخم نیاز به یک پانسمان جاذب دارد.
زخم حفره: لبهها، جایی که فیبروبلاستهای لازم برای بهبود کاشته میشوند، به بستر زخم فرود میآیند که باعث ایجاد ساختاری در تسکین میشود. سپس خطر عفونت افزایش می یابد.
زخم عفونی: روند بهبودی را بسیار کند می کند و می تواند وضعیت عمومی فرد را تغییر دهد و گاهی منجر به عوارض جدی شود.
مراحل مختلف بهبود زخم عبارتند از:
زخم نکروزه: با ظاهر سیاه آن قابل تشخیص است و عامل ایسکمی بافتی یا توقف عروق است. در این صورت خطر عفونت بیشتر می شود.
زخم فیبرینی: ظاهر زرد رنگ آن با فرآیند التهابی و ترشحی پوست آسیب دیده مرتبط است. این مرحله اسکار روند بهبودی را مسدود می کند و به شکل پلاک های رشته ای کوچک ظاهر می شود.
زخم جوانه زده: وقتی زخم تا این مرحله پیش رفت، بهبودی موثر است. در واقع، یک زخم جوانه زده نشانه ازسرگیری بهینه عروق است.
زخم اپیدرمیزه: این آخرین مرحله قبل از بهبودی کامل است اما همچنان نیاز به نظارت دارد.
مراحل بهبودی
بهبودی نتیجه فرآیندی است که مکانیسمهای فیزیولوژیکی متعددی را شامل میشود که شامل سلولهای فیبروبلاست و اپیتلیال میشود. آنها به مبارزه با عفونت و همچنین ترمیم سلول کمک می کنند. شفا از سه مرحله متوالی حاصل می شود:
مرحله پاکسازی: یک پاسخ خونریزی دهنده با ایجاد پوسته ای که برای محافظت از لایه های عمیق تر زخم مداخله می کند. سپس یک فرآیند التهابی (قرمزی، گرما، درد و ادم) ایجاد میشود که سلولهای مرده و میکروارگانیسمها را پاکسازی میکند.
مرحله جوانه زدن: فیبروبلاست ها (سلول های بافت همبند) و سلول های اپیتلیال در این مرحله تکثیر نقش دارند. بافت گرانوله رشد می کند و به بافت جدید اجازه تشکیل می دهد.
مرحله اپیدرمیزاسیون: زخم منقبض می شود و با سلول های اپیتلیال پوشیده می شود. سپس یک اسکار تشکیل می شود.
سپس مراقبت از زخم با تطبیق روزانه با معیارهای تکامل زخم، حداکثر بهبودی را ممکن میسازد.
انواع پانسمان
انتخاب مناسب ترین نوع پانسمان برای هر زخم شرایط بهینه بهبودی را فراهم می کند. بنابراین مدیریت بیماران مبتلا به زخم های مزمن نیاز به ارزیابی روزانه دارد و نیاز به سازگاری دارد. انواع مختلفی از پانسمان ها وجود دارد که ویژگی های آنها با ویژگی های هر مرحله اسکار و وضعیت تکامل زخم مطابقت دارد.
اکنون می توانید با مراجعه به صفحه اصلی مهرآوران با یک پرستار خصوصی برای انجام پانسمان زخم در منزل شرق تهران در منزل با تماس وقت بگیرید.
پانسمان آلژینات
به لطف آلژینات ها (پلیمرهای اسیدهای آلژینیک به دست آمده از جلبک دریایی)، این پانسمان ها دارای قدرت هموستاتیک قوی و ظرفیت جذب قابل توجهی هستند که آنها را کاملاً برای زخم های فیبرینی و خونریزی دهنده نشان می دهد. در تماس با ترشحات، ژل را آلژین می کند و باکتری ها را به دام می اندازد که خطر عفونت را کاهش می دهد.
آنها را می توان به شکل فتیله یا کمپرس یافت. آنها برای پوست کاملا تمیز و خشک استفاده می شوند. استفاده از پانسمان ثانویه برای حفظ آن ضروری است. پانسمان های آلژینات برای زخم های خشک یا بدون تراوش مناسب نیستند.
بیشتربدانید:تزریقات در منزل شمال شرق تهران–بهترین مرکز پرستار کودک در تهران–ویزیت پزشک در منزل غرب تهران–اعزام پزشک به منزل شبانه روزی–پرستار بچه در تهران
پانسمان های هیدروفیبر
پانسمان های هیدروفیبر که از الیاف کربوکسی متیل سلولز (CMC) تشکیل شده اند، جذب بالایی دارند و زخم را در محیط مرطوب نگه می دارند. آنها خواصی شبیه به پانسمان آلژینات دارند.
این پانسمان ها سی برابر وزن خود اگزودا را جذب می کنند و می توانند تا هفت روز در جای خود باقی بمانند و این پانسمان ها را ارزان می کند. آنها در سوختگی های درجه سه و همچنین زخم های خشک منع مصرف دارند.
پانسمان های هیدروسلولی
این پانسمانهای مخصوصاً مقاوم که در درمان زخمهای مزمن در مرحله جوانهزنی یا برای انواع زخمهای حاد نشان داده میشوند، باعث بهبودی میشوند. آنها در بهبود پس از عمل کیست پیلونیدال مفید هستند. آنها از فوم پلی یورتان تشکیل شده اند که از خیساندن جلوگیری می کند و زخم را در شرایط فیزیولوژیکی مطلوب حفظ می کند.
پانسمان های هیدروکلوئیدی
به لطف وجود CMC، آنها ترشحات اضافی را جذب کرده و هیدراتاسیون و عروق را افزایش می دهند. آنها در درمان سوختگی ها، زخم بستر یا برای درمان زخم های حاد گریه استفاده می شوند. هیدروکلوئیدها به شکل صفحه، پودر، خمیر یا ژل وجود دارند.
پانسمان هیدروژل
این پانسمانها که برای زخمهای خشک و نکروزه در نظر گرفته شدهاند، عمدتاً از آب تشکیل شدهاند، محیطی مرطوب ایجاد میکنند که فرآیند دبریدمان طبیعی را تحریک میکند و دبریدمان مکانیکی را تسهیل میکند. این یک پانسمان خنثی برای پوست سالم است که فقط جذب بسیار کمی دارد. پانسمان های هیدروژل به شکل ورقه، کمپرس آغشته شده و ژل وجود دارد.
فیلم های پوستی
آنها لایه های شفاف پلی اورتان نیمه تراوا هستند که به هوا اجازه گردش داده و مایعات و باکتری ها را مسدود می کنند. آنها در مراقبت از زخم بستر مرحله ۱ یا ۲، زخم های بعد از عمل، سوختگی های سطحی یا برای محافظت از پوست استفاده می شوند. همچنین میتوان از فیلمهای شفاف برای تقویت یک پانسمان اولیه و در نتیجه محدود کردن آلودگی خارجی استفاده کرد.
پانسمان های چربی
یک پانسمان چرب به زخم نمیچسبد و در مرحله اپیدرمیزاسیون از پوست محافظت میکند. آغشته به ذرات هیدروکلوئیدی و ژل نفتی، ترشحات زخم های کم تراوش را جذب می کند. نسل جدید تول گراس از توری بسیار ظریفی تشکیل شده است که امکان باقی ماندن آنها را به مدت ۴ تا ۵ روز بدون چسبیدن به پوست می دهد.
پانسمان های زغالی
منافذی که کربن را می پوشانند اجازه جذب باکتری ها و بوها را می دهند. زغال چوب فعال (به دست آمده از خار طبیعی) روی زخم های عفونی یا بدبو، حتی زخم های عمیق اثر می گذارد. این باعث افزایش راحتی بیمار می شود. زغال چوب را می توان با الیاف هیدرولیکی ترکیب کرد تا جذب پانسمان بهینه شود.
بهبودی با یک پیشنهاد مراقبتی مناسب تکامل می یابد. همچنین می تواند توسط عوامل مختلفی کند یا تشدید شود. پرستار لیبرال نقش مهمی در مدیریت زخم دارد. بنابراین مراقبت از پانسمان نیاز به توجه ویژه و نظارت مداوم دارد.
اکنون می توانید با مراجعه به صفحه اصلی مهرآوران با یک پرستار خصوصی برای انجام پانسمان زخم در منزل شرق تهران در منزل با تماس وقت بگیرید.
پشتیبانی
مدیریت زخم های سنگین و پیچیده یکی از وظایف پرستار است. گاهی اوقات نیاز به مداخله یک تیم چند رشته ای دارد زیرا می تواند با عوارض (حرکت، زیبایی، جراحی و غیره) همراه باشد.
همراهی با بیماری که از زخم پیچیده ای رنج می برد، نیازمند در دسترس بودن و همدلی است. یک زخم در واقع می تواند تأثیر روانی بر فرد داشته باشد (درد، خودانگاره و غیره).
در اینجا ذکر این نکته مهم به نظر می رسد که در مورد عنوان نسخه پانسمان دقت لازم است تا بتوان آنها را به درستی پوشش داد.
؛ روند بهبود جراحت می تواند طولانی و دردناک باشد، چه زخم ها باز یا بسته باشند، چه سطحی یا عمیق.
انواع زخم بسته به محل و آسیب وارده طیف گسترده ای را پوشش می دهد. درمان خاصی برای زخم وجود ندارد و روش مراقبت بسته به عمق و محل آن بسیار متفاوت است.
بسیاری از انواع پانسمان زخم به بهبود سوختگی، زخم مزمن، زخم فشاری و زخم پا کمک می کنند، بنابراین انتخاب بانداژ ساده نیست.
این راهنمای پانسمان زخم چندین پانسمان زخم را نشان میدهد تا اطمینان حاصل شود که زخم شما هر بار بهدرستی بهبود مییابد.
پانسمان زخم چیست؟
پانسمان زخم نوعی بانداژ است که برای پوشاندن زخم با چسباندن به پوست اطراف با استفاده از نوار یا چسب زخم استفاده می شود.
پانسمان های زخم به شکل ژل (هیدروژل)، فوم، گاز، باند یا هر چسب زخم دیگر وجود دارد. آنها به جلوگیری از عفونت، تشویق به بهبود و کاهش درد کمک می کنند.
انواع مختلف پانسمان زخم برای انواع زخم ها مفید است. بیشتر آنها از ترکیباتی مانند پلیمرها، الاستومرها و محصولات طبیعی ساخته شده اند.
پانسمان های جایگزین شامل پانسمان های مرطوب به خشک، آلژینات ها، هیدروژل ها و پانسمان های فیلم است که اغلب پس از جراحی یا برای درمان آسیب های شدید مانند سوختگی استفاده می شود.
ابتدا ببینید که چگونه درمان زخم نوع پانسمان مورد استفاده را تعیین می کند تا مطمئن شوید که انتخاب درستی دارید.
قبل از درمان زخم
متخصصان بهداشت از طیف گسترده ای از تکنیک ها هنگام ارزیابی آسیب ها استفاده می کنند.
اکثر متخصصان بهداشت با ارزیابی وضعیت شروع می کنند تا مطمئن شوند که ماهیت زخم و بهترین روش درمان آن را درک می کنند.
ممکن است چیزی شبیه «زخم با نقص گسترده باز است» بشنوید، به این معنی که شکستگی پوست به عضله یا چربی کشیده میشود.
این یک آسیب نسبتاً شدید است که برای محافظت از زخم در برابر قرار گرفتن بیشتر به یک پانسمان نیاز دارد. همچنین می تواند نشان دهنده نیاز به توقف خونریزی، حذف زباله ها یا استفاده از آنتی بیوتیک قبل از استفاده از بانداژ باشد.
مرحله اول: جریان خون را متوقف کنید
اولین قدم حفظ تمام بافت های زنده است. با انجام این کار، هدف جلوگیری از ورود خون آلوده به مناطق سالم بدن است.
به عنوان مثال، فرض کنید رگ یک زخم شدید فرو می ریزد. پزشکان از بخیه و کاتتر برای کمک به رگ های خونی در هموستاز استفاده می کنند.
نوک کاتتر در زیر پوست زندگی می کند.
تا سه هفته میچسبد و مقدار ثابتی از خون اکسیژندار را در سرتاسر زخم میرساند.
مرحله دوم: عفونت را درمان کنید
هنگامی که زخم با باکتری یا قارچ عفونی می شود، پزشکان آنتی بیوتیک تجویز می کنند تا از گسترش عفونت جلوگیری کنند.
اگر این برای بهبود ناحیه کافی نیست، ممکن است دبریدمان را امتحان کنند، A.K.A. برداشتن بافت مرده
دبریدمان را می توان به عنوان یک فرآیند دستی، با استفاده از دست ها و ابزارهایی مانند فورسپس و چاقوی جراحی انجام داد، اما از طریق پرتودرمانی یا جراحی نیز امکان پذیر است.
مرحله سوم: زخم را ببندید
پس از برداشتن بافت مرده، پزشکان از بخیه یا منگنه های جراحی برای بستن زخم های باقی مانده استفاده می کنند.
در مرحله بعدی فرآیند توانبخشی می آید.
پزشکان ممکن است گچ، آتل یا کفش را برای ایمن نگه داشتن مفصل در جایی که آسیب دیده است، مانند مچ پا، زانو یا لگن انتخاب کنند.
اغلب، آنها فیزیوتراپی را توصیه می کنند، که به بهبود تحرک و جلوگیری از بروز هرگونه آسیب در حین ورزش کمک می کند.
مرحله چهارم: ارزیابی مجدد و پانسمان زخم
پس از بسته شدن، پزشکان زخم را مجددا ارزیابی می کنند و در صورت لزوم به درمان آسیب ادامه می دهند.
اولین اقدام این است که پوست آسیب دیده را با آب استریل یا محلول نمک تمیز کنید. سپس روی آن را با یک پانسمان استریل بپوشانید تا میکروب ها از بین بروند.
استفاده از نمودار انتخاب پانسمان زخم
امروزه گزینه های مختلفی در بازار وجود دارد، به همین دلیل است که نمودار انتخاب پانسمان زخم تعیین می کند که کدام پانسمان بهتر است.
در این بخش، پانسمانهای زخم ارائه شده در راهنمای انتخاب پانسمان زخم را با هم مقایسه میکنید و اینکه چگونه هر کدام میتوانند به بهبود انواع خاصی از آسیب کمک کنند.
بانداژ گاز: مزایا و معایب
باندهای گازی اغلب بین لایه های سوختگی به عنوان رفع کوتاه مدت توسط پزشکان آمبولانس در میدان استفاده می شود.
به عنوان یک ماده، گاز می تواند برای حمایت به زخم های دیگر بچسبد و حفره های زخم را پر کند. آنها همچنین می توانند روی پارگی ها بنشینند تا از بیماری یا خارش جلوگیری کنند.
شایان ذکر است که استفاده طولانی مدت از باندهای گازی توصیه نمی شود زیرا آنها مهر و موم محکمی ایجاد نمی کنند.
مزایا: باندهای گازی را می توان به اندازه کوچکتر کرد، و علیرغم اینکه یکبار مصرف هستند، هنوز یک جایگزین عالی برای گچ های ضد حساسیت هستند که می توانند باعث حساسیت پوستی شوند.
باندهای گازی نیز در اکثر فروشگاه های داروهای عمومی به راحتی یافت می شوند و برای کسانی که بودجه کمی دارند عالی هستند.
معایب: باندهای گازی به پوست نمیچسبند یا به خوبی روی زخمها نمیچسبند. در نتیجه، آنها نمی توانند مایعات یا باکتری ها را در آسیب نگه دارند و همچنین می توانند در هر زمانی سقوط کنند.
در بسیاری از موارد، این می تواند منجر به افزایش تحریک پوست و درد برای بیمار شود. باندهای گازی نیز بسیار سست هستند و می توانند به راحتی پاره شوند.
ملاحظات ویژه: گاز از زمان جنگ کریمه در قرن ۱۹ وجود داشته است. به خوبی به پوست نمیچسبد، بنابراین نمیتواند مایع یا باکتری را بدون پانسمان اضافی در آسیب نگه دارد.
با این حال، باندهای گازی می توانند یک پانسمان مقرون به صرفه برای زخم هایی باشند که در غیر این صورت بهبود نمی یابند و به طور موثر از گسترش عفونت جلوگیری می کنند.
باندهای هیدروکلوئیدی: مزایا و معایب
باندهای هیدروکلوئیدی باندهای شفاف و چسبناکی هستند که روی زخمها با اثر لایهای قرار میگیرند.
باندهای هیدروکلوئیدی مواد مایع را جذب میکنند و در عین حال سطح رطوبت را هنگام اعمال روی زخم حفظ میکنند. این باعث می شود بافت زیر سطح با کاهش قرمزی و التهاب سریعتر بهبود یابد.
پانسمان های هیدروکلوئیدی که از مواد ژلاتینی تشکیل شده اند برای کمک به التیام انواع زخم ها بسیار مفید هستند. هنگامی که روی سایر پانسمان ها اعمال می شود، یک مهر و موم برای محافظت از آسیب در برابر عوامل خارجی تشکیل می دهند.
مزایا: باندهای هیدروکلوئیدی روی زخم را میبندند و آن را کنار هم نگه میدارند. این مهر و موم از ورود کثیفی به ناحیه آلوده جلوگیری می کند در حالی که بدن به طور طبیعی خود را التیام می بخشد.
باندهای هیدروکلوئیدی همچنین می توانند از نشت مایعات جلوگیری کرده و آنها را از ناحیه زخم خارج کنند. این فرآیند درد را کاهش میدهد، تورم را به حداقل میرساند و بدون تداخل باعث بهبودی میشود.
معایب: باندهای هیدروکلوئیدی برای زخم های عمیق یا عفونی مفید نیستند زیرا خون یا عفونت باکتریایی را جذب نمی کنند.
نگه داشتن آنها در جای خود چالش برانگیز است و ممکن است شل شوند. در نهایت، بانداژ اعمال شده ممکن است به خود، سایر پانسمان ها یا پوست بچسبد و برداشتن آن را سخت کند.
ملاحظات ویژه: پانسمان زخم هیدروکلوئیدی انتخاب پزشکان در محیط های بیمارستانی است. پس از عمل، اغلب برای تمیز نگه داشتن زخمها و عاری از عفونت استفاده میشوند و اگر هر ۴۸ ساعت یکبار تعویض شوند، میتوانند بافت را در طول بهبودی کنار هم نگه دارند.
پانسمان های هیدروژل زخم: مزایا و معایب
بانداژهای ژل، پانسمان های شفاف زخم هستند که از موم، حباب های هوا یا هیدروژل ساخته می شوند.
هنگامی که این مواد با پوست برهنه تماس پیدا می کنند، یک ماده ژل مانند را تشکیل می دهند. بانداژهای ژل دارای محتوای آب بالایی هستند و جریان خون را به عمیق ترین لایه های پوست بهبود می بخشند.
پزشکان اغلب از باند هیدروژل در پیوند اعضا و پیوند پوست استفاده می کنند. آنها به عنوان یک پانسمان عمل می کنند که زخم های بسته را بدون ایجاد درد یا ناراحتی می بندد.
مزایا: بانداژهای ژل به خوبی به بدن می چسبند و زخم ها را بدون ناراحتی می پوشانند. آنها همچنین می توانند تغییرات مکرر را بدون از دست دادن اثربخشی یا تحریک پوست حساس تحمل کنند.
همچنین بانداژهای ژل روی زخمها میبندند تا خونریزی را کاهش دهند و از ورود عفونت به بافتهای عمیق جلوگیری کنند.
معایب: در پانسمان زخم هیدروژل از باندهای ضخیم، یکبار مصرف و غیر استریل استفاده می شود. از آنجایی که ضخامت آنها می تواند برای بیمار ناراحت کننده باشد، آنها نیاز به استفاده دقیق دارند.
ملاحظات ویژه: باندهای هیدروژل در کمک های اولیه بهتر است برای جلوگیری از آسیب بیشتر بافت استفاده شود. آنها می توانند از زخم هایی که در صورت استفاده با سایر پانسمان ها نیاز به توجه فوری دارند، محافظت کنند.
باندهای نگهدارنده رطوبت: مزایا و معایب
باندهای نگهدارنده رطوبت پانسمان های شفافی هستند که از موادی مانند پشم پنبه ساخته می شوند.
آنها به دلیل توانایی خود در جذب خون و ترشح (همچنین به عنوان زهکشی) از زخم ها شناخته می شوند و سرعت تخلیه مایع زخم را کاهش می دهند. جذب باعث رشد بافت زنده جدید می شود و خطر عفونت را کاهش می دهد.
مزایا: باندهای نگهدارنده رطوبت، زهکشی را جذب میکنند، از عفونت عمیقتر جلوگیری میکنند و درد را از طریق لایه محافظ روی زخم بهبود مییابند.
معایب: ریزش باندهای نگهدارنده رطوبت رایج است که باعث ناراحتی بیرونی و داخلی بیمار می شود. آنها به زخم ها اجازه تنفس نمی دهند زمانی که آسیب باید خود را از باکتری ها یا مایعات پاک کند.
ملاحظات خاص: باندهای نگهدارنده رطوبت زمانی که با گاز یا هیدروکلوئید استفاده می شوند مؤثرتر هستند. آنها نباید برای مدت طولانی روی پوست باشند.
مایع جذب می شود، دفع نمی شود، بنابراین خطر آلودگی یا عفونت بیشتر وجود دارد.
بانداژهای جاذب اکسیژن: مزایا و معایب
باندهای جاذب اکسیژن از موادی مانند سلولز آبی برای مدیریت میزان اکسیژن جذب شده توسط زخم استفاده می کنند.
به طور معمول، برنامه های جاذب اکسیژن آسیب هایی را درمان می کنند که قبلاً بافت نکروز ایجاد کرده اند تا از گسترش باکتری ها به لایه های عمیق تر بافت جلوگیری کنند.
مزایا: باندهای جاذب اکسیژن باعث افزایش سطح اکسیژن در زخم می شوند که باعث رشد سریعتر و بازسازی سلول های ناحیه می شود. آنها همچنین به بسته شدن زخم کمک می کنند و باکتری ها را از لایه های بافت عمیق تر به دام می اندازند.
این پانسمان ها (از جمله هیدروکلوئیدها) همگی رشد و بازسازی سلولی سالم را تشویق می کنند.
معایب: باندهای جاذب اکسیژن نمی توانند مایع را از زخم جدا کنند. آنها می توانند مضر باشند اگر با چندین ترشحات استفاده شوند و برای زخم های عمیق یا عفونی مناسب نیستند.
ملاحظات ویژه: باندهای جاذب اکسیژن هنگام دریافت اکسیژن مستقیم بهترین عملکرد را دارند.
اگر اگزودا را به اندازه کافی جذب نمی کنند، از مصرف آنها به تنهایی خودداری کنید. احتمال زیاد ایجاد آبسه وجود دارد که می تواند از بهبود زخم جلوگیری کند.
بانداژ گاز استریل: مزایا و معایب
باندهای گاز استریل شامل پنبه یا مواد مصنوعی مانند ابریشم مصنوعی است. اینها محبوب ترین انواع برنامه ها در تنظیمات بیمارستان هستند.
هنگامی که به بهبودی سریعتر نیاز است، باندهای گاز استریل زخمها را کنار هم نگه میدارند.
باندهای گاز استریل در اشکال و اندازه های مختلفی وجود دارند که استفاده از آنها را روی زخم های پیچیده یا مناطق کوچکتر بسیار آسان می کند. هنگامی که قالب برش داده می شود، می توانند شکل مورد نیاز را برای اعمال بر روی صدمات پیچیده معمولی قرار دهند.
مزایا: باندهای گاز استریل به خوبی به پوست میچسبند و به راحتی برش داده میشوند. آنها همچنین به زخمها اجازه تنفس میدهند تا اکسیژن همچنان بتواند به نقطه آسیبدیده وارد شود، حتی زمانی که آن را پوشانده باشد.
معایب: باندهای گاز استریل در کنترل خونریزی یا عفونت خوب نیستند زیرا خون یا مایعات را به خوبی جذب نمی کنند.
بر خلاف سایر انواع پانسمان، باندهای گاز استریل یک مهر و موم قوی روی زخم ایجاد نمی کنند. حتی ممکن است در حین بهبودی شل شوند و نیاز به استفاده مجدد داشته باشند.
ملاحظات ویژه: باندهای گاز استریل در ترکیب با سایر پانسمانها بهترین عملکرد را دارند تا اطمینان حاصل شود که سطح اکسیژن در زخم میتواند پایین بماند و جراحات را پوشش دهد.
بهتر است روی بریدگیهای کوچک و آسیبهای جزئی، باندهای گاز استریل را بمالید تا در طول بهبودی، آنها را ایمن و محافظت کنید.
باندهای فیلم شفاف: مزایا و معایب
باندهای فیلم شفاف، که به عنوان نوار چسب زخم شفاف شناخته می شوند، از مواد PVC ساخته می شوند.
این نوع بانداژ روی زخم می نشیند تا بدون ایجاد ناراحتی زیادی آن را ببندد. مهر و موم محکم اجازه می دهد تا روند بهبود طبیعی در زیر پانسمان رخ دهد.
باندهای فیلم شفاف همراه با نوارهای چسب داخلی برای کاربرد ساده تر هستند. نوارهای چسب داخلی آنها را برای آسیب های قسمت های بزرگتر بدن عالی می کند.
بیشتربدانید:نگهداری از سالمند در تجریش–نگهداری از سالمند در تهران–پرستاری در منزل شرق تهران
مزایا: باندهای فیلم شفاف ارزان هستند. آنها به سرعت به اندازه خود برش داده می شوند و به عنوان باند یکبار مصرف نیازی به نگهداری ندارند. در نتیجه، آنها گزینه مقرون به صرفه تری هستند و به زخم ها اجازه تنفس و بهبود سریع می دهند.
معایب: باندهای فیلم شفاف خون را جذب نمی کنند و به خوبی ترشح نمی کنند. بنابراین، اگر روی زخمهای عمیق یا عفونی استفاده شود، بهبودی ممکن است بیشتر طول بکشد یا عفونت گسترش یابد.
علاوه بر این، این بانداژها استریل نیستند و فقط برای یک بار استفاده مناسب هستند.
ملاحظات ویژه: باندهای فیلم شفاف با سایر انواع پانسمان نیز به خوبی کار می کنند. اینها یک مهر و موم را روی ناحیه زخم ایجاد می کنند و خطر عفونت را کاهش می دهند. آنها می توانند به تنهایی وجود داشته باشند اما عادت به افتادن از روی زخم دارند، بنابراین برای استفاده طولانی مدت ایده آل نیستند.
باندهای چسب بافتی: مزایا و معایب
باندهای چسب بافتی شفاف هستند و از مواد سیانواکریلات ساخته شده اند. اینها پیوندهای شیمیایی بین آنها و بافتهایی که با آنها روبرو می شوند تشکیل می دهند.
باندهای چسبنده بریدگیهای جزئی را میبندند و با جلوگیری از ورود عفونت به زخم، به پوست اجازه میدهند سریعتر بهبود یابد.
آنها می توانند پوست را تقریباً بلافاصله به هم بچسبانند و برای درمان بیمارانی که آسیب های جزئی دارند در اورژانس استفاده می شوند.
مزایا: باندهای چسبنده بافتی اجازه میدهند تا زمانی که روی زخم اعمال میشوند، محکم ببندند. آنها همچنین به طور قابل توجهی سطح درد را کاهش می دهند و در عین حال باعث رشد سریعتر بافت جدید در مناطق بریده شده می شوند.
معایب: باندهای چسب بافتی اجازه نمی دهند زخم ها به طور طبیعی بهبود یابند زیرا محیطی را ایجاد نمی کنند که در آن ترمیم طبیعی رخ دهد.
همچنین، هنگامی که روی زخم قرار می گیرند، تاول ایجاد می کنند. این تاول ها به راحتی شل می شوند، بنابراین پانسمان نیاز به استفاده منظم دارد.
ملاحظات ویژه: باندهای چسبنده بافتی فقط روی بریدگی ها و زخم های جزئی کار می کنند. این باندها برای مواقع اضطراری که جای زخم یا سایر آسیبها مطمئن است، بهتر ذخیره میشوند.
بیشتربدانید؛مراقبت از سالمند و کودک شمال تهران–تزریقات در منزل شمال شرق تهران–تزریقات در منزل ولنجک
فوم پانسمان زخم: مزایا و معایب
فوم پانسمان زخم یک جایگزین مطمئن برای گاز است. استفاده از آن آسان است، خاصیت آب بندی عالی دارد و به خوبی به پوست اطراف می چسبد.
همچنین در مراحل اولیه بهبود زخم بسیار مفید است.
فوم پانسمان زخم باعث افزایش دانه بندی (بافت جدید/رگ های خونی) و اپیتلیال شدن مجدد بستر زخم (پوست جدید) می شود. سپس کف را می توان بدون درد و با اعمال فشار ملایم به پوست پاک کرد.
فوم پانسمان زخم باعث بهبود سریعتر بستر زخم می شود زیرا زخم را می بندد و از دست دادن خون از لبه های بافت را کاهش می دهد. قوام به خوبی در اشکال پیچیده هر پارگی نفوذ می کند و هم رشد باکتری ها و هم شانس تشکیل بیوفیلم را کاهش می دهد.
مزایا: فوم پانسمان زخم بستر زخم را می پوشاند. این باعث بهبود طبیعی سریعتر زخم های بافت نرم می شود. این فوم به رشد باکتری های ساقه در ناحیه آسیب دیده کمک می کند و لبه آسیب را می پوشاند و احتمال التهاب و عفونت را کاهش می دهد.
معایب: فوم پانسمان زخم به خوبی به سطوح خشک زخم نمی چسبد. همچنین حاوی لاتکس است که می تواند باعث واکنش آلرژیک شود.
پانسمان زخم
پانسمان زخم ها فرآیندی است که ممکن است در ابتدا ترسناک به نظر برسد. با این حال، با تمرین کافی می تواند به یک فرآیند راحت و ساده تبدیل شود.
هر پانسمان زخم در مورد درمان های پزشکی دارای مزایا و معایبی است. بنابراین، بیشتر متخصصان توصیه میکنند که انواع مختلف را امتحان کنید تا ببینید کدامیک بهتر عمل میکند.
امروزه برندها، سبک ها و شکل های بی شماری از بانداژها در بازار وجود دارد. همه این انتخابها تشخیص اینکه چه چیزی برای بیماران مختلف بهترین است را دشوار میکند.
از این رو، ارائه دهنده مراقبت های بهداشتی تعیین می کند که فرآیند پانسمان زخم چگونه پیش خواهد رفت.

زخم بستر در نتیجه اختلالات گردش خون در بافتهای نرم، معمولاً روی برجستگیهای استخوانی که در معرض فشار در بدن هستند، ایجاد میشود. اگرچه به نظر می رسد زخم بستر نتیجه بیماری های مزمن است، اما شروع زخم معمولاً با مرحله حاد بیماری همزمان است.
۶۳ درصد از زخم ها در حالی ایجاد می شوند که بیمار هنوز در بیمارستان است. زخم بستر با فراوانی ۴۱ درصد در بیماری های قلبی عروقی، ۲۷ درصد در هنگام اختلالات عصبی حاد و ۱۵ درصد در هنگام آسیب های ارتوپدی رخ می دهد. فشار مهمترین عامل در ایجاد یک زخم بستر است. فشرده شدن بافت های نرم به خصوص به دلیل برجستگی های استخوانی تحت فشار، باعث تغذیه نشدن بافت ها می شود و در صورت عدم جلوگیری از فشار مداوم، زخم و مرگ بافت ایجاد می شود. وضعیت عمومی بیمار، مشکلات تغذیه ای، مشکلات سنی بالا، دیابت و ادم و … باعث کاهش مقاومت بافت در برابر فشار و تسریع در ایجاد زخم های فشاری می شود.
طبقه بندی زخم بستر
مرحله I
قرمزی و ادم پوست وجود دارد. اگر فشار برداشته شود و به خوبی از آن مراقبت شود، آسیب قابل برگشت است و بهبودی بیشتر است.
مرحله ll
مرگ بافت سطحی وجود دارد که به بافت زیر جلدی پیشرفت کرده است. بهبودی با درمان های غیر جراحی حاصل می شود.
مرحله III
مرگ بافت ضخیم کامل در پوست وجود دارد. آسیب به بافت زیر جلدی رسیده است. اگر عفونت ثانویه اضافه شود زخم سخت می شود. ضایعات بزرگ نیاز به مداخله های جراحی دارند.
مرحله IV
آسیب شامل بافت استخوانی شده و تا برجستگی استخوانی کاهش یافته است. درمان آن جراحی است.
مرحله V
ضایعه به بافت استخوانی، مفاصل و حفره های بدن گسترش یافته است. عفونت استخوان، شکستگی های پاتولوژیک، دررفتگی مفصل ممکن است در اندام های داخلی رخ دهد. ممکن است باکتری وارد گردش خون شود. همیشه موارد جدی وجود دارد و درمان آن جراحی است.
پیشگیری از زخم بستر
موثرترین روش برای جلوگیری از زخم فشاری این است که به طور مکرر وضعیت خود را تغییر دهید و اگر بیمار توانایی حرکت را داشته باشد، حرکت را در سریع ترین زمان ممکن به دست آورید. وضعیت بیماران باید با فاصله حداقل ۱-۲ ساعت تغییر کند. مراقبت از چرم و ملافه بسیار مهم است. چرم باید هر روز با آب صابون پاک شود و خشک شود تا رطوبتی باقی نماند. ماساژ باید به منظور افزایش گردش خون و استقامت پوست انجام شود. ملحفه باید تمیز و خشک باشد. در ملحفه زیر بیمار نباید چین خوردگی وجود داشته باشد. کم خونی، کمبود پروتئین، کمبود ویتامین، بانداژ و ماهیچه های نادرست ساخته شده که ممکن است باعث باز شدن زخم های فشاری شوند و عواملی که مقاومت بدن را کاهش می دهند باید از بین بروند.
درمان زخم بستر
ایده آل ترین محلول برای تمیز کردن زخم، سالین فیزیولوژیکی است که به بافت آسیبی نمی رساند. از آنجایی که باتیکون به بافت زنده آسیب می رساند، امروزه از ضدعفونی کننده های جدید تولید شده استفاده می شود. بسته به وضعیت زخم باید از آنتی بیوتیک های سیستمیک استفاده شود. تسریع در بهبود زخم؛
آب درمانی
اکسیژن هیپرباریک
سونوگرافی
جریان های الکتریکی
برخی از پومادهایی که به صورت گرمسیری استفاده می شوند در زخم های سطحی که چسبندگی های پوستی از بین نمی روند استفاده می شود.
در مراحل ۳، ۴ و ۵ از روش جراحی در درمان زخم فشاری استفاده می شود. برای موفقیت در درمان زخم های فشاری، بافت مرده باید تمیز شود (دبریدمان جراحی زخم).
زخم بستر در بیمارانی ایجاد می شود که باید برای مدت طولانی بی حرکت دراز بکشند یا در بستر هستند. در بافت ها، پوست و ماهیچه ها به دلیل عواملی مانند پارگی، اصطکاک، قرار گرفتن در معرض فشار طولانی مدت رخ می دهد. زخم بستر برای موسسات بهداشتی در سراسر جهان مهم است. زخم بستر اختلالات گردش خون و مرگ بافت است که در ابتدا فقط به صورت تغییر رنگ ظاهر می شود.
بیشتربدانید؛مراقبت از سالمند و کودک شمال تهران–تزریقات در منزل شمال شرق تهران–تزریقات در منزل ولنجک
چگونه از زخم بستر جلوگیری کنیم؟
اگرچه برای بیماران بستری سخت است، اما باید در طول روز تعویض شوند.
پوست بیمار باید هر ۲ روز یکبار با آب نمک پاک شود تا زخمی ایجاد نشود.
پس از پاک کردن بیماران با آب نمک، زردچوبه را روی زخم ها بمالید. پس از زدن زردچوبه، زخم باید بانداژ شود. زردچوبه روی زخم ها اثر شفابخش دارد.
ویتامین C نقش مهمی در بهبود زخم دارد. بنابراین باید به بیمار مقدار زیادی ویتامین C داده شود.
خشک شدن پوست باعث ایجاد اسکار می شود. بنابراین لازم است پوست بیمار به طور مکرر مرطوب شود.
باید دقت شود که به جای لباس های نایلونی لباس نخی به بیمار بپوشانند.
دادن ویتامین روی به بیمار ضروری است. روی توانایی جلوگیری از ایجاد زخم و التیام زخم را دارد.
خدمات مراقبت از زخم (زخم و پانسمان زخم بستر)
مراقبت از زخم و زخم فشاری توسط پرسنل بهداشتی دارای گواهی مراقبت از زخم و متخصص در زمینه خود به عنوان یک دوره بهداشتی ویژه ارائه می شود. فراموش نکنید که در موارد نامطلوب، درمان های نادرست که بر اندام و زندگی بیمار تأثیر منفی می گذارد ممکن است ساخته شده است.
علائم زخم فشاری چیست؟
زخم های فشاری بسته به شدت مراحل متفاوتی دارند. بیمارانی که از ویلچر استفاده می کنند در معرض خطر بیشتری برای ایجاد زخم های فشاری هستند:
-باسن، دنبالچه
-ستون فقرات
-کتف
– پاها، پشت بازوها
مرحله اول: پوست در زمان لمس قرمز و داغ به نظر می رسد. ممکن است احساس خارش داشته باشد.
مرحله دوم: زخم ها و یا تاول های باز بی رنگ و دردناک ممکن است ظاهر شوند.
مرحله سوم: ظاهر دهانه مثل ممکن است به دلیل آسیب بافت زیر سطح پوست ایجاد شود.
مرحله چهارم: عفونت پوست ممکن است. ماهیچه ها و استخوان ها و حتی تاندون ها دیده می شوند.
یک زخم عفونی مدت زمان زیادی طول می کشد تا بهبود بیابد و این عفونت می تواند به قسمت های مختلف بدن هم سرایت کند.
زخم وریدی چیست؟ زخم های نارسایی وریدی چگونه ایجاد می شوند؟
زخم های وریدی زخم هایی هستند که در داخل و اطراف مچ پا در نتیجه نارسایی وریدهای ساق پا ایجاد می شوند. این بیماری که وریدهای واریسی نیز نامیده می شود به دلایل مختلفی رخ می دهد. وریدهای واریسی درمان نشده و نارسایی مزمن وریدی علل شایع هستند. با افزایش فشار در ورید، زخم، زوال پوست، تورم یا واریس در ساق پا ایجاد می شود. زخم های پاها خود به خود باز می شوند و ترشحات و عفونت ظاهر می شود. از دست دادن سلول در بافت ممکن است منجر به از بین رفتن پوست و بافت در مراحل بعدی شود.
زخم وریدی چگونه ایجاد می شود؟
مشکل زخم وریدی به صورت زخم روی پا و ساق پا دیده می شود. اشکال این بیماری:
این جریان در ورید در جهت مخالف است و بر خلاف سیستم گردش خون در اثر جاذبه در پا تجمع می یابد. در نتیجه دریچه های موجود در وریدها وظایف خود را انجام نمی دهند، یکپارچگی پوست روی پا شروع به از بین رفتن می کند.
انسداد وریدها باعث تجمع خون در پاها و پاها می شود. شرایطی مانند لخته شدن به طور قابل توجهی بر باز شدن زخم در پا تأثیر می گذارد.
در هر دو مورد، ساختار عروقی با افزایش فشار بدتر می شود. بافت های آسیب دیده منجر به این ورید واریسی می شود. این زخم ها؛ با پیشرفت مشکلاتی مانند تورم، تغییر رنگ و ضخیم شدن پوست رخ می دهد. در نتیجه درمان های مناسب، در مدت طولانی بهبود می یابد.
مراحل زخم وریدی چیست؟
این بیماری قبل از ظاهر شدن زخم روی پاها مراحلی را طی می کند. مرحله اول؛ یک ناحیه پوست قرمز و ادموز ایجاد می شود. به طور کلی، نیش حشرات و خارش ممکن است توسط بیماران جدی گرفته نشود زیرا احساس می شود. در مرحله دوم نهر ملایمی از این منطقه جاری می شود. این وضعیت باعث قرمزی، خشکی و ترک خوردن پوست می شود. مرحله سوم با مرگ بافت این ناحیه آغاز می شود. پس از آن، اگرچه ممکن است به نظر برسد که زخم های روی پا شروع به بهبود می کنند، اما ممکن است پس از مدتی دوباره باز شوند. در مرحله چهارم یا مرحله آخر، زخم های روی پاها به وضوح نمایان می شوند و ظاهری آزاردهنده ایجاد می کنند. این زخم ها که خود به خود خوب نمی شوند با درمان بهبود می یابند. در این بیماری که پاکیزگی اهمیت دارد، می توانید با کسب اطلاعات در مورد مراقبت از زخم از پزشک خود اقدام کنید. شما می توانید با بهبود کیفیت زندگی، زندگی سالم و مراجعه به پزشک در صورت بروز مشکل در گردش خون، این خطر را کاهش دهید و به موقع آن را تشخیص داده و درمان کنید.
علائم زخم وریدی چیست؟
در بیماران مبتلا به زخم وریدی، شرایطی مانند درد، خارش و وریدهای قابل مشاهده مشاهده می شود. معمولا اولین علامت بیماری ادم در سطح داخلی و جلویی مچ پا است. این بیماری که با خارش و گشاد شدن عروق ادامه می یابد، منجر به ایجاد زخم در پاها می شود. علائم زخم وریدی عبارتند از:
- ضخیم شدن و ظاهر قهوه ای در ساختار پوست اطراف ناحیه،
- به ندرت پوست دادن
- رگ های واریسی مکرر در پاها،
- گرفتگی عضلات پا
- ترشحات سبز و قرمز از زخم های روی پا،
- زخم های دردناک،
- یک پای خسته و سنگین،
- بی قراری که معمولاً در شب تجربه می شود،
- محدودیت حرکتی به دلیل درد وجود دارد.
علل و عوامل خطر این بیماری چیست؟
با حفظ سلامت سیاهرگ ها می توان از زخم های وریدی پیشگیری کرد. دانستن عوامل خطر بالقوه به بهبودی شما از این بیماری کمک می کند. شرایطی که در آن بروز زخم های وریدی افزایش می یابد.
- سن بالا،
- چاقی،
- فشار خون،
- دیابت،
- سیگار کشیدن،
- استعداد ژنتیکی،
- نارسایی قلب یا کلیه،
- نارسایی اجتماعی و اقتصادی،
- عدم فعالیت بدنی،
- رگهای واریسی،
- ضربه های قبلی پا،
- بارداری،
- داشتن ترومبوز وریدی
بیماری چگونه تشخیص داده می شود؟
راهنمایی پزشک نقش مهمی در تشخیص زخم های وریدی دارد. اطلاعاتی مانند شکل زخم، شدت و فراوانی درد، ضربان نبض و مشکلات ورید واریسی، عوامل ژنتیکی و اینکه آیا بیماری ورید قبلی وجود داشته است در تشخیص بیماری مفید است. مشکلات سلامتی بیمار مستقیماً بر روند تشخیص تأثیر می گذارد. معاینه به صورت ایستاده یا نشسته انجام می شود. تشخیص و درمان را می توان با مراجعه به پزشک قبل از ایجاد زخم در پاها آغاز کرد. روش های تشخیصی مورد استفاده در این فرآیند؛
- سونوگرافی داپلر رنگی که جریان معکوس و انسداد ورید را تعیین می کند.
- ونوگرافی توموگرافی کامپیوتری که امکان ارزیابی انسداد، نازک شدن یا فشرده شدن ورید شکم را فراهم می کند.
- درخواست تصویربرداری رزونانس مغناطیسی پس از سونوگرافی،
- ونوگرافی یا آنژیوگرافی که ظاهر کلی وریدها را بررسی می کند.
- سونوگرافی داخل عروقی که تصویری سه بعدی از داخل وریدها می گیرد.
چگونه از ایجاد بیماری زخم وریدی جلوگیری کنیم؟
بیماران مبتلا به عوامل خطر می توانند اقدامات احتیاطی را تا زمانی که زخم روی پاهایشان ایجاد شود، انجام دهند. می تواند با جلوگیری از توسعه آن از سلامت آنها محافظت کند. اقدامات احتیاطی که به شما امکان می دهد خطر ابتلا به زخم های وریدی و عوارض را در بیماران مبتلا به علائم به حداقل برسانید.
- معاینه پاها و پاهای خود از نظر هرگونه تغییر رنگ یا زخم غیرعادی.
- از نشستن یا ایستادن طولانی مدت خودداری کنید،
- پاهای خود را در فواصل منظم به یک مکان بلند بالا ببرید،
- مراقب باشید در پاها و پاها زخم ایجاد نکنید،
- اجتناب از روی هم زدن پاها هنگام نشستن،
- سیگار نکشیدن،
- از ماندن در گرمای بیش از حد خودداری کنید،
- تا جایی که امکان دارد ورزش کنید.
چگونه زخم وریدی را درمان کنیم؟
درمان بیماری توسط جراحان قلب و عروق انجام می شود. وضعیت زخم نقش تعیین کننده ای در روند طرح درمان دارد. با شناسایی سیاهرگ هایی که این بیماری را ایجاد می کنند شروع می شود. مشخص می شود که آیا زخم های روی پا پیچیده هستند یا خیر و درمان می شوند. با بستن زخم، علل زخم التیام می یابد. برای زخم هایی که در مراحل خاصی ایجاد می شوند، از روش هایی مانند کرم ها و پانسمان های مراقبت از زخم، آنتی بیوتیک ها، داروهای افزایش دهنده تغذیه بافت و جوراب های فشاری استفاده می شود. در مراحل بعدی، پزشکان متخصص ممکن است تکنیک هایی مانند تهاجمی، اسکلروتراپی، بای پس، بازسازی دریچه و PRP را توصیه کنند. زخم های روی پاها درمان می شود و به بیمار در مورد تغییراتی که می تواند در زندگی خود ایجاد کند توصیه می شود. اینها شامل کاهش مصرف سیگار، به حداقل رساندن استرس و ورزش در فواصل منظم است.
بیشتربدانید:استخدام نیروی مراقبتی–اعزام پرستار برای مراقبت از بیمار–اعزام پرستار کودک–نگهداری سالمند و کودک–خدمات پرستاری در منزل تهران
اگر زخم ساق پا درمان نشود چه اتفاقی می افتد؟
حتی اگر زخمهای پا بسته میشوند، در صورت عدم درمان، خطر باز شدن مجدد وجود دارد. زخم هایی که نمی توانند بسته شوند باعث عفونت های گسترده و اختلال در تخلیه لنفاوی می شوند. عفونت ها عمیق تر می شوند و باعث اختلالات و ترشحات استخوانی می شوند. این وضعیت با ایجاد ناراحتی جسمی بر کیفیت زندگی تأثیر می گذارد. در عین حال، درد غیر قابل تحمل می شود و با دارو تسکین نمی یابد. زندگی روزمره بیمار آسیب می بیند.
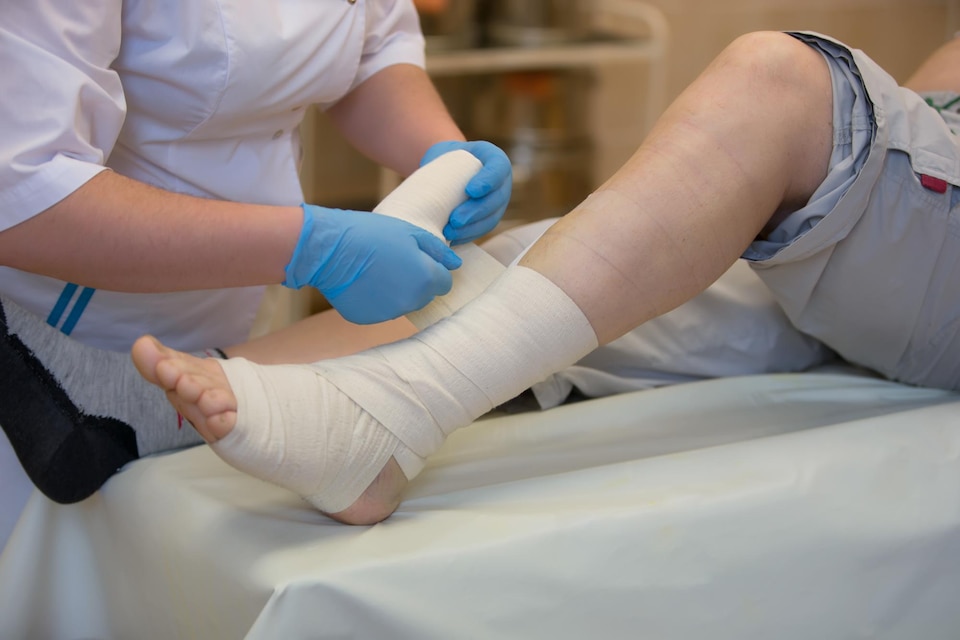
مراقبت از زخم در خانه چگونه انجام می شود؟ به چه چیزی توجه کنیم؟
امروزه بسیاری از افراد ممکن است به دلایل مختلف با مشکلات زخم مواجه شوند. زخم ممکن است پس از تصادف یا در نتیجه مشکلات پوستی یا برخی بیماری ها ایجاد شود. مراقبت صحیح مورد نیاز برای بهبود زخم برای سلامت فرد بسیار مهم است. در این مرحله، خدمات مراقبت از زخم در منزل به بیماران این امکان را می دهد که مراقبت های لازم برای بهبود زخم های خود را در خانه دریافت کنند.
خدمات مراقبت از زخم در منزل چیست؟
خدمات مراقبت از زخم در منزل خدماتی است که برای رفع نیازهای مراقبت از زخم بیمار در منزل طراحی شده است. این سرویس بر اساس نوع، اندازه و علت آسیب بیمار سفارشی می شود. مراقبت از زخم شامل اقداماتی مانند تمیز کردن زخم، درمان آن با دارو، پانسمان و کاهش جای زخم است.
در مراقبت از زخم در خانه به چه نکاتی باید توجه کرد؟
هنگام دریافت خدمات مراقبت از زخم در منزل باید به چند نکته مهم توجه کرد:
پیروی از دستورات پزشک: از آنجایی که مراقبت از زخم ممکن است برای هر زخم متفاوت باشد، پیروی از توصیه های پزشک بسیار مهم است. پزشک داروها و مواد پانسمان مورد استفاده در درمان زخم و تعداد دفعات مراقبت از زخم را تعیین می کند.
تمیزی: یکی از مهم ترین عوامل در مراقبت از زخم، بهداشت است. ناحیه زخم باید تمیز و همچنین خشک نگه داشته شود. مواد مورد استفاده برای مراقبت از زخم باید با دست های تمیز استفاده شوند. این برای کاهش خطر عفونت بسیار مهم است.
پانسمان: پانسمان زخم را تمیز و خشک نگه می دارد. بسته به اندازه و نوع زخم می توان از مواد پانسمان مختلفی استفاده کرد. استفاده از این مواد باید مطابق با توصیه های پزشک باشد.
درمان دارویی: بسته به نوع و اندازه زخم، پزشک ممکن است درمان دارویی را توصیه کند. استفاده از این داروها باید مطابق با توصیه های پزشک انجام شود.
تغذیه: دریافت مواد مغذی لازم برای بهبود زخم بسیار مهم است. بنابراین، بیمار ممکن است نیاز به پیروی از یک برنامه غذایی سالم داشته باشد.
اگر درد یا ناراحتی در طول درمان زخم افزایش یابد، باید به پزشک یا پرستار اطلاع داده شود.
تمام مواد مورد استفاده در مراقبت از زخم باید یکبار مصرف بوده و تحت شرایط بهداشتی نگهداری شوند.
تاریخ انقضای مواد مورد استفاده در مراقبت از زخم باید بررسی شود و هرگز نباید از مواد تاریخ مصرف گذشته استفاده کرد.
در طول مراقبت از زخم، دست ها باید تمیز باشند و از دستکش استفاده شود.
در طول مراقبت از زخم، پوست اطراف زخم باید تمیز شده و در شرایط بهداشتی نگهداری شود.
خدمات مراقبت از زخم در منزل خدماتی است که بیماران مختلف از جمله بیماران تحت درمان زخم مزمن، بیمارانی که نیاز به مراقبت از زخم بعد از عمل دارند و بیماران بستری می توانند از آن بهره مند شوند.
خدمات مراقبت از زخم در منزل به بیمار این امکان را می دهد که به راحتی در خانه درمان شود و بدون نیاز به مراجعه بیمار به بیمارستان، مراقبت از زخم را ارائه می دهد.
از آنجایی که خدمات مراقبت از زخم در منزل توسط پرسنل مراقبت های بهداشتی آموزش دیده در منزل بیمار ارائه می شود، آسایش زیادی را برای بیمار و بستگان او فراهم می کند و به کنترل بهتر وضعیت سلامتی بیمار کمک می کند.
خدمات مراقبت از زخم در منزل به بیمار این امکان را می دهد که در طول فرآیند درمان از حمایت اجتماعی و عاطفی بیشتری برخوردار شود که تأثیر مثبتی بر روند بهبودی بیمار دارد.
بیشتربدانید:اعزام پزشک به منزل شبانه روزی–اعزام پزشک شمال تهران–خدمات پزشکی در تهران–هزینه پزشک در منزل تهران–ویزیت دکتر در منزل–اعزام پزشک به منزل
مرکز خصوصی بهداشت و مراقبت خانگی موسسه مهرآوران نوین خدمات مراقبت از زخم را از متخصصان مراقبت های بهداشتی در آسایش خانه شما ارائه می دهد. برای اطلاعات دقیق می توانید با شماره های ما تماس بگیرید.

مراقبت از زخم بعد از عمل و تغییر پانسمان
مراقبت در منزل برای یک روند بهبودی سالم پس از عمل جراحی و کاهش خطر بسیار مهمی است. لباس پوشیدن با دست های تمیز و استفاده از مواد استریل بسیار مهم است. این خیلی مهمه. مراقبت از زخم بعد از عمل و تغییر پانسمان برای بهبود محل جراحی و کاهش خطر عفونت بسیار مهم است. تمیز کردن زخم و تعویض پانسمان باید به طور منظم طبق توصیه پزشک انجام شود. لباس پوشیدن با دست های تمیز و استفاده از مواد استریل بسیار مهم است.
از عواملی که ممکن است باعث تحریک اطراف زخم شوند باید در طول فرآیند بهبود اجتناب شود. اگر شرایط غیر طبیعی مانند درد، تورم یا قرمزی در ناحیه زخم مشاهده شد، باید فوراً با پزشک مشورت شود. تمیز کردن منظم و دقیق زخم با مراقبت های خانگی به جلوگیری از عوارض بعد از عمل کمک می کند.
مراقبت و پانسمان بعد از عمل
مراقبت در منزل و پانسمان بعد از عمل از بهبود تمیز و سالم ناحیه زخم پس از مداخلات جراحی پشتیبانی می کند. روش هایی مانند مراقبت و پانسمان برای یک روند بهبودی سالم مهم هستند.
مراقبت در منزل به جلوگیری از عوارض بعد از عمل کمک می کند. همچنین در تسریع بهبود زخم ها نقش دارد. ناحیه زخم باید با مواد پانسمان استریل در فواصل زمانی توصیه شده توسط پزشک تمیز شود. این روش های پانسمان به کاهش خطر عفونت کمک می کند.
بیشتربدانید:فیزیوتراپی و رادیوگرافی در منزل–نوارقلب در منزل–درمان زخم در منزل–درمان زخم بستر تضمینی
شستن صحیح دست ها
در طول مراقبت در منزل، پانسمان ها و پانسمان ها باید در فواصل منظم تعویض شوند. برای جلوگیری از عفونی شدن زخم و رعایت بهداشت، دست ها باید به درستی شسته شوند. مراحل صحیح شستشوی دست ممکن است شامل موارد زیر باشد:
اول از همه، هر جواهرات یا جواهراتی که در دست دارید باید به طور کامل حذف شوند.
دست ها باید خیس شوند و سپس برای مدتی زیر آب نگهداری شوند.
صابون را به دست ها اضافه کنید و آن ها را به مدت ۱۵ تا ۳۰ ثانیه مالش دهید.
باید زیر ناخن ها را کاملا تمیز کرده و کاملا آبکشی کنید.
در نهایت، این فرآیند باید با خشک کردن کامل آن با یک حوله تمیز کامل شود.
برداشتن پانسمان قدیمی
تعویض پانسمان در فواصل منظم در حین مراقبت در منزل، روند بهبودی سالم را تضمین می کند. مراحل مختلفی وجود دارد که باید هنگام تعویض لباس به آنها توجه کنید. این مراحل به شرح زیر است:
قبل از دست زدن به پانسمان مطمئن شوید که دستانتان تمیز هستند.
تمام مواد را با خود آماده کنید.
تغییر در یک منطقه تمیز و بهداشتی.
در حالی که پانسمان قدیمی را جدا می کنید، نوار را به آرامی از روی پوست جدا کنید.
هنگام برداشتن پانسمان قدیمی از یک دستکش تمیز و درجه پزشکی استفاده کنید.
اگر پانسمان به زخم چسبید، آن را خیس کنید و دوباره امتحان کنید.
پانسمان برداشته شده را در یک کیسه نگهداری کنید.
پس از اتمام عمل، دوباره دستان خود را به طور کامل تمیز کنید.
چگونه از زخم مراقبت کنیم؟
هنگام مراقبت از زخم ها در حین مراقبت در منزل می توانید از گاز یا پارچه نرم استفاده کنید. با کمک این پارچه می توانید به راحتی پوست اطراف زخم را تمیز کنید. برای مراقبت از زخم می توانید مراحل زیر را به ترتیب دنبال کنید:
می توانید آن را با محلول آب نمک یا آب صابون ملایم تمیز کنید.
با پارچه آماده شده به آرامی زهکشی روی پوست را پاک کنید. خون خشک شده و سایر مواد را نیز با این پارچه پاک کنید.
هرگز از صابون های حاوی مواد شیمیایی استفاده نکنید.
سرنگ را با نمک یا آب صابون پر کنید.
به آرامی درن و تخلیه را بشویید و سرنگ را حدود ۱۰ سانتی متر دورتر نگه دارید.
این فرآیند را با یک پارچه تمیز و خشک کامل کنید تا زخم کاملا خشک شود.
این توصیه ها را مطابق با توصیه های پزشک خود دنبال کنید. هیچ چیزی را روی زخم و ناحیه اطراف آن قرار ندهید مگر اینکه پزشک به شما بگوید.
قرار دادن پانسمان جدید
پزشک شما می تواند دستورالعمل هایی را در مورد نحوه قرار دادن پانسمان جدید در طول مراقبت در منزل به شما ارائه دهد. مطابق با این اطلاعات، می توانید یک پانسمان جدید را با دقت قرار دهید. می توانید با دور انداختن پانسمان قدیمی، بهداشت دست خود را بازیابی کنید. شستن لباس های کثیف استفاده شده در هنگام تعویض پانسمان جدا از لباس های دیگر ممکن است در تضمین استریل شدن موثر باشد. توصیه می شود هرگز برای بار دوم از پانسمان استفاده نکنید.
در چه شرایطی باید با پزشک خود تماس بگیرید؟
مراقبت در منزل و روش های لباس پوشیدن در منزل مسائلی هستند که به جزئیات و مراقبت زیادی نیاز دارند. اگر زخم با حساسیت درمان نشود، ممکن است عفونت زخم اجتناب ناپذیر باشد. به همین دلیل توصیه می شود که پانسمان با دقت و با رعایت قوانین استریلیزاسیون و مطابق با توصیه های پزشک انجام شود. در موارد اورژانسی باید فوراً با پزشک تماس گرفت. موارد اضطراری ممکن است شامل موارد زیر باشد:
در صورت وجود درد، قرمزی، خونریزی یا تورم در ناحیه زخم
اگر زخم عمیقتر، خشکتر یا سیاهتر از آنچه هست به نظر میرسد
اگر ترشح مایع از زخم وجود داشته باشد
اگر زهکشی اطراف زخم افزایش یافته، ضخیم شده یا رنگ آن تغییر کرده است
در صورت وجود بوی بد شدید در اطراف زخم (بو به معنی التهاب در زخم است)
اگر تب ۳۸ درجه سانتیگراد یا بالاتر باشد، حتما باید با پزشک خود تماس بگیرید.
برای اطلاعات بیشتر در مورد مراقبت از زخم بعد از عمل و تغییر پانسمان، سایر مقالات ما را بررسی کنید.

